Уобичајено за различите патологије, нефротски синдром је клиничка слика коју карактеришу:
- присуство протеина у урину (протеинурија), који постаје пенаст
- смањење количине протеина у крви (диспротидемија са хипоалбуминемијом)
- појава општег отока (едема), у почетку на лицу, затим проширеног на друга места тела, попут стопала, глежњева и абдомена
Често постоје и:
- Хиперлипидемија (претежно повећан укупни холестерол или чак триглицеридемија)
- Хиперкоагулабилност крви: ризик од тромбоемболије
Да би се могло говорити о нефротском синдрому, присуство протеина у урину мора имати гломеруларно порекло, односно бити израз озбиљне промене пропусности гломеруларне капиларне стјенке.
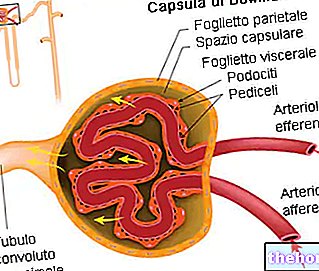
Бубрежни гломерулус и функције бубрега
Нефрон је функционална јединица бубрега, односно најмања анатомска формација способна да изврши све функције којима је орган додељен. Сваки од приближно два милиона нефрона присутних у сваком од два бубрега подељен је на две компоненте:
- бубрежно или Малпингхијево тело (гломерулус + Бовманова капсула): одговорно за филтрацију
- цевасти систем: одговоран за реапсорпцију и секрецију
који изводе три фундаментална процеса:
- филтрација: јавља се у гломерулусу, високо специјализованом капиларном систему који дозвољава пролаз свим малим молекулима крви, супротстављајући се само пролазу већих протеина и корпускуларних елемената (црвених, белих крвних зрнаца и тромбоцита). Већи протеини не пролазе кроз физичке проблеме, мањи се одбацују због присуства негативних електричних набоја
- реапсорпција и секреција: јављају се у цевастом систему са циљем да поново апсорбују прекомерно филтриране супстанце (нпр. глукозу, коју тело не може да приушти да изгуби урином) и да повећају излучивање филтрираних на недовољан начин
У присуству нефротског синдрома, долази до губитка селективности гломеруларне баријере и за молекуларне димензије и за електрични набој: последично, важне количине протеина се губе са урином.
Симптоми
Едем је најкарактеристичнији симптом и клинички знак нефротског синдрома.
Поткожно и меко, у почетку локализовано у периорбиталном подручју, нарочито ујутру, едем затим има тенденцију да се прошири на друга подручја, попут задњег дела стопала, предсакралне регије и абдомена, или да постане генерализован (анасарка) са асцитесом и плеурални излив и / или перикард. Еволуција едема је значајна кроз дневну процену телесне тежине: што се више повећава, веће је накупљање течности у међупросторима.
Пењење у урину знак је протеинурије. Тамни урин боје чаја или кока-коле, с друге стране, типичан је за нефритички синдром, стање слично претходном, али такође окарактерисано губитком црвених крвних зрнаца у урину.
Губитак протеина у урину, посебно имуноглобулина, може бити повезан са "повећаном осетљивошћу на инфекције. Пацијент се може осећати слабо, астенично, представљајући кахектику само у најозбиљнијим случајевима, а сада ретко.
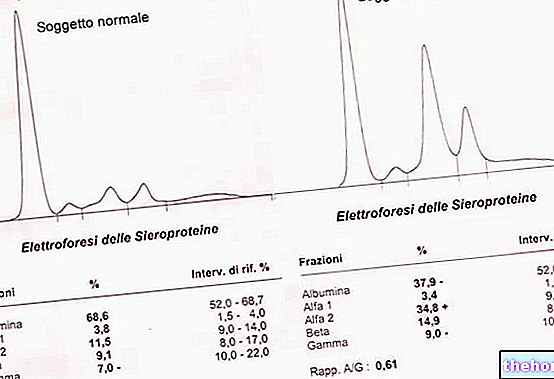
Електрофореза протеина у серуму показује, поред смањења албумина, и повећање α2 глобулина и Β глобулина.

Узроци и класификација
У зависности од свог порекла, нефротски синдром се пре свега дели на примарни и секундарни; у првом случају то је израз бубрежних болести, у другом системске болести или у сваком случају захвата и друге органе осим бубрега.
Примарни или примарни облици нефротског синдрома (дијагноза је хистолошка и стога захтева биопсију бубрега):
- Гломерулопатија са минималним променама
- Мембранозни гломерулонефритис
- Фокална сегментна гломерулосклероза
- Мембрано-пролиферативни гломерулонефритис
Секундарни облици нефротског синдрома:
- Метаболичке болести: Дијабетес мелитус; Амилоидоза
- Имунолошке болести: Системски еритематозни лупус; Сцхонлеин-Хеноцх пурпура, Полиартеритис нодоса, Сјогренов синдром, саркоидоза
- Неоплазме: леукемије, лимфоми, вишеструки мијелом; Карциноми (плућа, желудац, дебело црево, дојка, бубрег); Меланом
- Нефротоксичност: соли злата, пенициламин, нестероидни антиинфламаторни лекови; литијум, хероин
- Алергени: Уједи инсеката; Ујед змије; Антитоксин серум
- Заразне болести
- Бактеријски: пост-инфективни гломерулонефритис; од инфицираног шанта; бактеријски ендокардитис, луе
- Вирусни: хепатитис Б и Ц, ХИВ, Епстеин-Барр, Херпес зоостер
- Протозое: маларија
- Хелминти: шистосоми, филарије
- Ередо-породични: Алпортов синдром, Фабријева болест
- Остало: Токсемија трудноће (прееклампсија); Малигна хипертензија
Код мале деце, нефротски синдром је узрокован, у 90% случајева, гломерулонефритисом са минималном лезијом или фокалном и сегментном гломерулосклерозом. Овај проценат пада на 50% код деце старије од 10 година.
Код одраслих, нефротски синдром је најчешће узрокован мембранским гломерулонефритисом, затим фокалном и сегментном гломерулосклерозом и минималном променом учесталости гломерулонефритиса. Око 30% одраслих са нефротским синдромом има системску болест (дијабетес мелитус, амилоидоза, системски еритематозни лупус или рак, посебно дебелог црева или плућа).
У педијатријској доби, нефротски синдром је чешћи код мушкараца, док је у одраслој доби инциденција између два пола уједначена.
Како настају симптоми и компликације нефротског синдрома?
Повећана пропустљивост зидова гломеруларних капилара
↓
Пролаз протеина у урин (протеинурија)
↓
Смањење протеина плазме (хипопротеинемија или хипопротидемија или хипоалбуминемија)
_______________________|_______________________
|
Смањење онкотског или колоидно-осмотског крвног притиска
↓
Појава масивног едема + хиповолемије
↓
Смањење бубрежног протока крви
↓
Повећано лучење ренина уз активирање система ренин-ангиотензин и повећано ослобађање алдостерона
↓
задржавање соли и воде и погоршање едема
+ могућа блага хипертензија + повећање брзине гломеруларне филтрације
↓
истрошеност нефрона због функционалног преоптерећења
|
Повећана компензациона синтеза липопротеина у јетри + губитак урина неких фактора који регулишу метаболизам липида
↓
Хиперлипидемија (повећане вредности триглицерида у плазми, ЛДЛ и ВЛДЛ)
↓
Липидурија (повећана концентрација липида у урину)
+ Повећан кардиоваскуларни ризик са убрзаном атеросклерозом
У присуству нефротског синдрома, главни протеин који се налази у урину је албумин (селективна протеинурија); међутим, други протеини плазме (неселективна протеинурија), попут трансферина, инхибитора коагулације и хормонских носача такође могу бити присутни у различитом степену; губитак ових елемената објашњава могуће компликације болести (неухрањеност, инфекције, тромбоза, анемија, слабост) .На пример, као одговор на смањење протеина плазме, јетра производи велику количину фибриногена. Ако овоме додамо бубрежни губитак антитромбина ИИИ и других антикоагулантних фактора појављује се слика хиперкоагулабилности која се често налази у нефротском синдрому. Компликација хиперкоагулабилности је могућа тромбоза бубрежне вене, поред општег повећања кардиоваскуларног ризика. Губитак Трансферина уместо тога олакшава анемију, док смањење ИгГ и неких фактора Комплемент, попут Пропердина, повећава осетљивост на инфекције. Недостатак глобулина који везује холекалциферол доводи до „промене метаболизма витамина Д3 са смањеном интестиналном апсорпцијом калцијума и секундарним хиперпаратироидизмом.
Терапија
Избор терапије очигледно зависи од болести чија је последица и израз Нефротски синдром.
Уопштено, лечење подразумева давање диуретичких лекова, вероватно повезаних са инфузијом хуманог албумина; овај приступ има за циљ смањење едема. Међу лековима корисним за сузбијање протеинурије су АЦЕ инхибитори, посебно назначени у случају нефротског синдрома повезаног са хипертензијом Све промене у метаболизму липида могу се исправити узимањем лекова за снижавање липида, попут статина. Повећани ризик од тромбозе може се исправити употребом антикоагулантних лекова. Ако је нефротски синдром израз упалних болести или аутоимуне етиологије, пацијент може имати користи од имуносупресивних лекова (циклоспорин) и стероидних антиинфламаторних лекова (кортикостериди).
Ово је повезано са одмором у кревету, глобалним ограничењем уноса течности, исхраном са ниским садржајем натријума и мастима и уздржавањем од лекова који могу погоршати оштећење бубрега повезано са нефротским синдромом (контрастна средства, антибиотици и нестероидни протуупални лекови, попут ибупрофен, напроксен и целекоксиб).