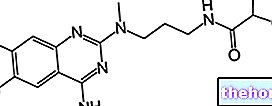
Активни састојци: Ропивакаин (Ропивакаин хидроклорид)
Наропин 2 мг / мл, 7,5 мг / мл, 10 мг / мл раствор за ињекције
Наропин 2 мг / мл раствор за инфузију
Улошци за паковање Наропин доступни су за величине паковања: - Наропин 2 мг / мл, 7,5 мг / мл, 10 мг / мл раствор за ињекцију, Наропин 2 мг / мл раствор за инфузију
- Наропин 5 мг / мл раствор за ињекције
Индикације Зашто се користи Наропин? За шта је то?
Назив лека је "Наропин раствор за ињекције" или "Наропин раствор за инфузију".
- Садржи лек који се зове ропивакаин хидрохлорид.
- Припада групи лекова који се зову локални анестетици.
- Даће вам се као ињекција или као инфузија, у зависности од тога како ће се користити. Наропин 7,5 мг / мл се користи код одраслих и деце старијих од 12 година за утрнуле (утрнуле) делове тела. Користи се за спречавање појаве бола или за ублажавање болова.
Може се користити за:
- Анестезирајте делове тела током операције, укључујући царски рез.
- Ублажите бол током порођаја, након операције или након повреде.
Наропин 2 мг / мл се користи код одраслих и деце свих узраста за лечење акутног бола.Укочи (анестезира) делове тела, нпр. после операције.
Контраиндикације Када се Наропин не сме користити
Не треба давати Наропин:
- Ако сте алергични (преосетљиви) на ропивакаин хидрохлорид или неки други састојак лека Наропин (видети одељак 6: Додатне информације).
- Ако сте алергични на било који други локални анестетик исте класе (нпр. Лидокаин или бупивакаин).
- Ако вам је речено да сте смањили волумен крви (хиповолемија).
- У крвном суду за утрнуће одређеног дела тела или у грлићу материце ради ублажавања болова током порођаја.
Ако нисте сигурни да ли се нешто од горе наведеног односи на вас, посаветујте се са лекаром пре него што примите Наропин.
Предострожности при употреби Шта треба да знате пре него што узмете лек Наропин
пре него што је примио Наропину. Будите посебно пажљиви са Наропином:
- Реците свом лекару ако имате проблема са срцем, јетром или бубрезима јер ће ваш лекар можда морати да прилагоди дозу Наропина.
- Реците свом лекару ако вам је речено да ви или члан ваше породице имате ретки поремећај крви који се назива "порфирија", у ком случају вам лекар може дати другу анестезију.
- Обавестите свог лекара о свим претходним болестима или здравственим стањима пре почетка лечења.
- Код новорођенчади су осетљивије на Наропин.
- Код деце до 12 година старости укључујући и то што неке ињекције у утрнуле делове тела нису процењене код млађе деце.
- Код деце до 12 година старости укључујући и то, пошто употреба ињекција Наропин 7,5 мг / мл и 10 мг / мл у утрнуте делове тела није процењена. Дозе Наропина 2 мг / мл и 5 мг / мл могу бити прикладнији.
Интеракције Који лекови или храна могу да промене ефекат Наропина
Реците свом лекару ако узимате или сте недавно узимали било које друге лекове, укључујући и оне без рецепта и биљне лекове. Наропин може утицати на механизам деловања других лекова, а неки лекови могу утицати на Наропин.
Посебно реците свом лекару ако узимате неки од следећих лекова:
- Други локални анестетици
- Јаки лекови против болова, као што су морфијум или кодеин.
- Лекови који се користе за лечење неправилног рада срца (аритмија), као што су лидокаин и мексилетин. Вашег лекара треба обавестити да узимате ове лекове како би одредио тачну дозу Наропина.
Такође обавестите свог лекара ако узимате неки од следећих лекова:
- Лекови за депресију (као што је флувоксамин).
- Антибиотици за лечење инфекција изазваних бактеријама (као што је еноксацин). Телу је потребно дуже време да елиминише Наропин ако узимате ове лекове. Ако узимате било који од ових лекова, треба избегавати продужену употребу Наропина.
Упозорења Важно је знати да:
Трудноћа и дојење
Пре него што примите Наропин, реците свом лекару ако сте трудни, планирате трудноћу или дојите. Није познато да ли ропивакаин хидрохлорид утиче на трудноћу или прелази у мајчино млеко.
Питајте свог лекара или фармацеута за савет пре него што узмете било који лек ако сте трудни или дојите.
Вожња и управљање машинама
Наропин може изазвати осећај поспаности и утицати на брзину реакције. Након што сте примили Наропин, не би требало да возите или користите никакве алате или машине до следећег дана.
Важне информације о неким састојцима лека Наропин
Наропин садржи до 3,7 милиграма (мг) натријума у сваком милилитру (мл) раствора. Ако сте на дијети са контролисаним натријумом, мораћете то узети у обзир.
Доза, начин и време примене Како се користи Наропин: Дозирање
Наропин ће вам дати лекар. Доза коју ће вам дати ваш лекар зависиће од врсте ублажавања бола која вам је потребна. Такође ће зависити од ваше величине, старости и физичког стања.
Наропин ће вам се дати као ињекција или инфузија. Део тела где ће се дати зависиће од тога зашто се даје Наропин. Ваш лекар ће применити Наропин на једном од следећих места:
- Део тела који треба анестезирати.
- Подручје у близини дела тела које је потребно анестезирати.
- Подручје удаљено од дела тела које је потребно анестезирати. Тада се даје „епидурална или инфузиона ињекција (у„ подручју око кичмене мождине).
Када се Наропин користи на било који од горе наведених начина, спречава нерве да преносе поруке о болу у мозак. Неће осећати бол, топлоту или хладноћу, али може имати и друге сензације попут притиска или додира.
Ваш лекар ће знати правилан начин давања лека.
Предозирање Шта треба учинити ако сте узели превелику дозу лека Наропин
Озбиљни нежељени ефекти узимања превелике количине лека Наропин захтевају посебан третман и ваш лекар може да се носи са овим ситуацијама. Први знаци предозирања Наропином обично су следећи:
- Осећај вртоглавице или вртоглавице.
- Утрнулост усана и око уста.
- Утрнулост језика.
- Проблеми са слухом.
- Проблеми са видом (вид).
Да би се смањио ризик од озбиљних нежељених ефеката, ваш лекар ће престати са узимањем Наропина чим се појаве ови знаци.
То значи да ако се догоди било шта од горе наведеног или мислите да сте примили превише лека Наропин, одмах обавестите свог лекара.
Озбиљнији споредни ефекти који су резултат предозирања Наропином укључују проблеме са говором, грчеве мишића, дрхтавицу, дрхтавицу, грчеве (нападе) и губитак свести.
Нежељени ефекти Који су нежељени ефекти Наропина
Као и сви лекови, и Наропин може изазвати нежељена дејства, мада се она не морају јавити код свих.
Важни нежељени ефекти на које треба обратити пажњу:
Изненадне и по живот опасне алергијске реакције (попут анафилаксије) су ретке, погађају 1 до 10 пацијената на 10 000. Могући симптоми укључују изненадни почетак осипа, свраб или грудасти осип (осип); отицање лица, усана, језика или других делова тела; пискање, пискање или отежано дисање.
Ако мислите да Наропин изазива алергијску реакцију, одмах обавестите свог лекара.
Други могући нежељени ефекти:
Врло често (јављају се код више од 1 на 10 пацијената)
- Низак крвни притисак (хипотензија). Може изазвати вртоглавицу или менталну конфузију.
- Мучнина (мучнина).
Често (јавља се код 1 до 10 корисника на 100)
- Парестезија.
- Вртоглавица
- Главобоља.
- Успорен или убрзан рад срца (брадикардија, тахикардија).
- Висок крвни притисак (хипертензија).
- Повратио се.
- Отежано мокрење.
- Висока температура (грозница) или дрхтавица (зимица).
- Бол у леђима.
Мање често (јавља се код 1 до 10 корисника на 1.000)
- Анксиозност.
- Смањена осетљивост коже.
- Несвестица.
- Тешко дисање.
- Ниска телесна температура (хипотермија).
- Неки симптоми могу да се јаве ако сте грешком убризгани у крвни суд или ако сте добили превелику дозу Наропина (погледајте такође „Ако сте добили више Наропина него што је требало“). Они укључују нападе (нападе), вртоглавицу ментална конфузија, утрнутост усана и око уста, утрнулост језика, проблеми са слухом, проблеми са видом (видом), говорни проблеми, укоченост мишића и тремор.
Ретко (јавља се код 1 до 10 корисника на 10.000)
- Срчани удар (застој срца).
- Неправилан рад срца (аритмија).
Други могући нежељени ефекти укључују:
- Утрнулост, због иритације нерва изазване иглом или ињекцијом. Обично не траје дуго.
- Нехотични покрети мишића (дискинезија).
Могући нежељени ефекти примећени код других локалних анестетика, које такође може изазвати Наропин, су:
- Повредили су живце. Ретко (јавља се код 1 до 10 корисника на 10.000), ово може изазвати трајне проблеме.
- Ако се предозирање Наропина унесе у кичмену течност, цело тело може отупити (анестезирано).
Деца
Код деце, нежељени ефекти су исти као и код одраслих, са изузетком снижења крвног притиска који ређе погађа децу (јавља се код 1 до 10 деце на 100) и повраћања које се чешће јавља код деце (погађа више од 1 детета). дете на 10).
Пријављивање нежељених ефеката
Ако добијете било које нежељено дејство, разговарајте са својим лекаром или медицинском сестром.Ово укључује и све могуће нуспојаве које нису наведене у овом упутству. Такође можете пријавити нуспојаве директно путем националног система за пријављивање на ввв.агензиафармацо.гов.ит/ит. / одговоран. Пријављивањем нежељених ефеката можете помоћи у пружању више информација о безбедности овог лека.
Истек и задржавање
- Чувати ван домашаја и погледа деце.
- Немојте користити Наропин након истека рока ваљаности наведеног на паковању, иза Рок ваљаности. Датум истека се односи на последњи дан у месецу.
- Не чувати на температури изнад 30ºЦ. Немојте замрзавати.
- Наропин ће обично складиштити ваш лекар или болница, који су такође одговорни за квалитет производа ако се не користи одмах по отварању. Лек треба визуелно прегледати пре употребе. Раствор треба користити само ако је бистар, у основи без честица и ако је посуда нетакнута.
- Они су такође одговорни за правилно одлагање неискоришћеног Наропина.
Рок "> Остале информације
Шта Наропин садржи
Активни састојак је ропивакаин хидрохлорид.
Наропин се испоручује у следећим јачинама: 2 мг, 7,5 мг или 10 мг ропивакаин хидрохлорида по мл раствора.
Помоћни састојци су натријум хлорид, хлороводонична киселина и / или натријум хидроксид и вода за ињекције.
Како Наропин изгледа и садржај паковања
Наропин је бистри и безбојни раствор за ињекције или инфузију.
Наропин раствор за ињекције 2 мг / мл, 7,5 мг / мл и 10 мг / мл доступан је у:
- Бочице од 10 мл полипропилена (Полиамп) у паковањима од 5 или 10.
- Бочице од 20 мл полипропилена (Полиамп) у паковањима од 5 или 10.
Наропин раствор за инфузију 2 мг / мл доступан је у:
- 100 мл полипропиленске кесе (Полибаг) у паковањима од 5 комада.
- 200 мл полипропиленске кесе (Полибаг) у паковањима од 5 комада.
Не могу се на тржиште ставити све врсте паковања.
Упутство о извору: АИФА (Италијанска агенција за лекове). Садржај објављен у јануару 2016. Присутне информације можда нису ажурне.
Да бисте имали приступ најновијој верзији, препоручљиво је да приступите веб страници АИФА (Италијанска агенција за лекове). Одрицање од одговорности и корисне информације.
01.0 НАЗИВ ЛИЈЕКА -
НАРОПИНЕ
02.0 КВАЛИТАТИВНИ И КВАНТИТАТИВНИ САСТАВ -
Наропин 2 мг / мл:
1 мл раствора за ињекције садржи ропивакаин хидрохлорид монохидрат еквивалентан 2 мг ропивакаин хидрохлорида.
1 ампула од 10 мл или 20 мл раствора за ињекције садржи ропивакаин хидрохлорид монохидрат еквивалентно 20 мг и 40 мг ропивакаин хидрохлорида.
1 врећица 100 мл раствора за инфузију садржи ропивакаин хидрохлорид монохидрат еквивалент 200 мг ропивакаин хидрохлорида.
Наропин 7,5 мг / мл:
1 мл раствора за ињекције садржи ропивакаин хидрохлорид монохидрат еквивалентно 7,5 мг ропивакаин хидрохлорида.
1 ампула од 10 мл или 20 мл раствора за ињекције садржи ропивакаин хидрохлорид монохидрат еквивалентно 75 мг и 150 мг ропивакаин хидрохлорида.
Наропин 10 мг / мл:
1 мл раствора за ињекције садржи ропивакаин хидрохлорид монохидрат еквивалентан 10 мг ропивакаин хидрохлорида.
1 ампула од 10 мл или 20 мл раствора за ињекције садржи ропивакаин хидрохлорид монохидрат еквивалентно 100 мг и 200 мг ропивакаин хидрохлорида.
Помоћне супстанце:
2 мг / мл:
Свака бочица од 10 мл садржи 1,48 ммол (34 мг) натријума
Свака бочица од 20 мл садржи 2,96 ммол (68 мг) натријума
Свака врећица од 100 мл садржи 14,8 ммол (340 мг) натријума
7,5 мг / мл:
Свака бочица од 10 мл садржи 1,3 ммол (29,9 мг) натријума
Свака бочица од 20 мл садржи 2,6 ммол (59,8 мг) натријума
10 мг / мл:
Свака бочица од 10 мл садржи 1,2 ммол (28 мг) натријума
Свака бочица од 20 мл садржи 2,4 ммол (56 мг) натријума
За потпуну листу помоћних супстанци погледајте одељак 6.1.
03.0 ФАРМАЦЕУТСКИ ОБЛИК -
Раствор за ињекције.
Раствор за инфузију.
Бистро и безбојно решење.
04.0 КЛИНИЧКЕ ИНФОРМАЦИЈЕ -
04.1 Терапијске индикације -
Наропин 7,5 мг / мл и 10 мг / мл је индициран код одраслих и адолесцената старијих од 12 година за:
Хируршка анестезија:
- епидурални блокови у хирургији, укључујући царски рез
- главни нервни блокови
- блокови хируршког поља
Наропин 2 мг / мл је индикован за лечење акутног бола:
Код одраслих и адолесцената старијих од 12 година:
- Континуирана епидурална инфузија или повремена болусна примена за постоперативни бол и у порођајној аналгезији
- блокови хируршког поља
- континуирани блок периферних нерава континуираном инфузијом или повременим болус ињекцијама, на пример за лечење постоперативног бола
Код одојчади од 1 године и деце до укључујући 12 година (пери и постоперативно):
- појединачни и континуирани блок периферних нерава
Код новорођенчади, одојчади и деце до и укључујући 12 година (пери и постоперативно):
- каудална епидурална блокада
- континуирана епидурална инфузија
04.2 Дозирање и начин примене -
Наропин треба да користе само лекари са искуством у регионалној анестезији или под њиховим надзором.
Дозирање
Одрасли и адолесценти старији од 12 година
Доња табела је водич за препоручене дозе код најчешћих типова блокова. Доза која ће се користити треба бити најмања потребна за ефикасну блокаду. Дозу коју треба применити треба изабрати на основу искуства лекара и знања о клиничком статусу пацијента.
Табела 1 Одрасли и адолесценти старији од 12 година
Дозе приказане у табели су оне које се сматрају неопходним за стварање одговарајуће блокаде и треба их сматрати водичем за употребу код одраслих. Међутим, могу се појавити појединачне варијације у почетку активности и трајању. Колона "доза" приказује интервале. Просека потребна доза Референтне текстове треба консултовати и о аспектима који утичу на специфичне технике блокирања и о индивидуалним потребама пацијента.
* С обзиром на велики нервни блок, може се препоручити доза само за блокаду брахијалног плексуса.
За друге врсте великих нервних блокова могу бити потребне ниже дозе.Међутим, тренутно нема искуства о специфичним препорученим дозама за друге врсте блокада.
1) Повећане дозе треба примењивати почевши од дозе од приближно 100 мг (97,5 мг = 13 мл; 105 мг = 14 мл) у периоду од 3-5 минута, укупно 50 мг.
2) н / а = није применљиво.
3) Дозу за велики нервни блок треба прилагодити према месту примене и стању пацијента.
Блокаде међукаленских и надклавикуларних брахијалних плексуса могу бити повезане с већом учесталошћу озбиљних нуспојава, без обзира на локални анестетик који се користи (видјети дио 4.4).
Уопштено, хируршка анестезија (нпр. За епидуралну примену) захтева употребу већих концентрација и доза. Употреба Наропина 10 мг / мл препоручује се за епидуралну анестезију у хирургији где је потребна потпуна блокада мотора. Ниже концентрације и дозе се препоручују за аналгезију (нпр. За епидуралну примену за лечење акутног бола).
Начин примене
Да би се избегла интраваскуларна ињекција, препоручује се пажљива аспирација пре и током ињекције. Када се убризгава велика доза, препоручује се извођење пробне дозе од 3 - 5 мл лидокаина са адреналином (епинефрин). „Случајна интраваскуларна ињекција може се препознати по привременом повећању брзине откуцаја срца, док се„ случајна интратекална ињекција може препознати по знацима спиналног блока.
Аспирација се мора извршити пре и за време примене лека, који се мора убризгати полако или у подељеним дозама, брзином од 25-50 мг / минуту, уз пажљиво праћење виталних знакова пацијента и одржавање вербалног контакта. токсичности, примену морате одмах прекинути.
У операцији епидуралне блокаде коришћене су појединачне дозе до 250 мг ропивакаина које се добро подносе.
У блокади брахијалног плексуса једна је доза од 300 мг примијењена код ограниченог броја пацијената и добро се подносила.
Када се изводе продужени блокови, било континуираном епидуралном инфузијом или поновљеном применом болуса, треба размотрити могући ризик од достизања токсичних концентрација у плазми или изазивања локалног оштећења неурона. Кумулативне дозе до 675 мг ропивакаина примењене током 24 сата за хируршку анестезију и аналгезију у постоперативном периоду добро су се подносиле код одраслих, као и континуиране епидуралне инфузије до 28 мг / х током 72 сата у постоперативном периоду. Код ограниченог броја пацијената примењене су веће дозе до 800 мг / дан са релативно малим бројем нежељених реакција.
За лечење постоперативног бола препоручује се следећа техника: осим ако већ није индукована пре операције, изводи се епидурална блокада са Наропином 7,5 мг / мл који се примењује путем епидуралног катетера. Затим се врши аналгезија која се одржава инфузијом Наропина 2 мг / мл: у већини случајева постоперативног бола, умереног до јаког, инфузија од 6 - 14 мл (12 - 28 мг / х) одржава одговарајућу аналгезију, само уз благи и непрогресивни моторички блок. Максимално трајање епидуралне блокаде је 3 дана. У сваком случају, потребно је пажљиво пратити аналгетски ефекат како би се уклонио катетер чим интензитет бола дозволи. Овом техником је примећено значајно смањење потребе за употребом опиоида.
У клиничким испитивањима, епидурална инфузија Наропина 2 мг / мл, сама или помешана са фентанилом 1-4 мцг / мл, примењивана је до 72 сата ради контроле постоперативне боли.
Комбинација Наропина са фентанилом омогућила је даљу контролу бола, али је изазвала нежељене ефекте због примене опиоида.
Комбинација Наропина и фентанила је проучавана само за Наропин 2 мг / мл.
Када се изводе продужени блокови периферних живаца, било путем континуиране инфузије или кроз поновљене ињекције, треба узети у обзир ризик од достизања токсичне концентрације у плазми или узроковања локалног оштећења неурона. У клиничким испитивањима, блокада феморалног нерва постигнута је са 300 мг Наропина 7,5 мг / мл, а интеркаленски блок са 225 мг Наропина 7,5 мг / мл, пре операције. Брзине инфузије или повремене ињекције од 10 - 20 мг сваки сат током 48 сати пружале су одговарајућу аналгезију и добро се подносиле.
Употреба Наропина у концентрацијама већим од 7,5 мг / мл није документована у царском резу.
Педијатријска популација
Табела 2 Епидурални блок: Педијатријски пацијенти 0 (дојенчад са пуним рођењем) до 12 година
Дозу наведену у табели треба сматрати водичем за употребу у педијатрији. Могу бити потребне појединачне варијације. Код педијатријских пацијената са великом телесном тежином често је потребно постепено смањење дозе и требало би да се заснива на идеалној тежини. Епидурални каудални блок а запремина епидуралних болусних доза не би требало да прелази 25 мл за сваког пацијента. Референтне текстове треба консултовати како у погледу аспеката који утичу на специфичне технике блокирања, тако и у погледу индивидуалних потреба пацијента.
а) У наведеном распону доза, препоручују се мање дозе за торакалне епидуралне блокове, док се веће дозе препоручују за лумбалне или каудалне епидуралне блокаде.
б) Препоручује се за лумбалне епидуралне блокове. Добра пракса је смањење дозе болуса за епидуралну торакалну аналгезију.
Употреба ропивакаина 7,5 мг / мл и 10 мг / мл може бити повезана са системским и централним токсичним догађајима код деце. Ниже концентрације (2 мг / мл и 5 мг су прикладније за примену у овој популацији). / Мл).
Употреба ропивакаина код недоношчади није документована.
Табела 3 Периферни нервни блокови: одојчад и деца од 1 до 12 година
Дозу наведену у табели треба сматрати водичем за употребу у педијатрији. Могу бити потребне појединачне варијације. Код педијатријских пацијената са високом телесном тежином често је потребно постепено смањење дозе и требало би да се заснива на идеалној тежини. консултовали како о аспектима који утичу на специфичне технике блокирања, тако и о индивидуалним потребама пацијента.
Појединачне ињекције за блокаду периферних нерва (нпр. Блок илиоингуиналног нерва, блок брахијалног плексуса, блок одељења илијачне фасције) не би требало да прелазе 2,5 - 3,0 мг / кг.
Дозе за периферну блокаду код одојчади и деце дају смернице за употребу код деце без тешке болести. Конзервативније дозе и пажљиво праћење се препоручују за децу са тешком болешћу.
Начин примене
Препоручује се пажљива аспирација пре и током ињекције како би се избегла интраваскуларна примена. Током ињекције треба пажљиво пратити виталне знакове пацијента. Ако се јаве знаци токсичности, примену треба одмах прекинути.
Код већине пацијената, појединачна каудална епидурална ињекција ропивакаина 2 мг / мл испод нивоа Т12 производи „одговарајућу постоперативну аналгезију када се користи доза од 2 мг / кг у запремини од 1 мл / кг.“ Каудална епидурална ињекција може бити прилагођена за постизање другачије дистрибуције сензорног блока, како је назначено у референтним текстовима. Дозе до 3 мг / кг за концентрацију ропивакаина од 3 мг / мл процењене су код деце старије од 4 године. Међутим, „велика учесталост моторних блокова повезана је са овом концентрацијом“.
Препоручује се постепено давање израчунате дозе локалног анестетика, без обзира на начин примене.
04.3 Контраиндикације -
Преосјетљивост на ропивакаин или друге локалне анестетике амидног типа.
Морају се узети у обзир типичне контраиндикације епидуралне анестезије, без обзира на локални анестетик који се користи.
Регионална интравенозна анестезија.
Акушерска парацервикална анестезија.
Хиповолемија.
04.4 Посебна упозорења и одговарајуће мере опреза при употреби -
Поступци регионалне анестезије морају се увек изводити у адекватно опремљеним просторијама и од стране квалификованог особља. Осим тога, алати и лекови неопходни за праћење и хитну реанимацију морају бити одмах доступни.
Пацијенти који су подвргнути великој блокади морају бити у оптималном стању и морају имати интравенозни катетер пре поступка блокирања.
Одговорни анестезиолог мора предузети одговарајуће мере предострожности како би избегао интраваскуларну ињекцију (видети одељак 4.2) и мора имати одговарајуће искуство и знање о дијагностици и лечењу нуспојава, системске токсичности и других компликација (видети одељке 4.8 и 4.9). субарахноидна ињекција која може довести до високог спиналног блока са апнејом и хипотензијом. Конвулзије су се чешће јављале након блокаде брахијалног плексуса и епидуралне блокаде. То ће вероватно бити резултат случајне интраваскуларне ињекције или брзе апсорпције са места убризгавања.
Будите опрезни како бисте избегли давање ињекција у упаљена подручја.
Кардиоваскуларни
Пацијенте који се лече антиаритмичким лековима класе ИИИ (нпр. Амиодароном) треба пажљиво пратити и размотрити праћење ЕКГ -а, јер срчани ефекти могу бити адитивни.
Забележени су ретки случајеви срчаног застоја током употребе Наропина под епидуралном анестезијом или у блокади периферних нерва, посебно након случајне интраваскуларне примене код старијих пацијената и код пацијената са истовременим срчаним обољењима. У неким случајевима реанимација је била у случају застоја срца, можда ће бити потребни стални напори оживљавања како би се повећале шансе за успех.
Блокада у врату и глави
Неки поступци локалне анестезије, попут ињекција у пределе главе и врата, могу бити повезани са већом учесталошћу озбиљних нежељених реакција, без обзира на локални анестетик који се користи.
Блокада главних периферних нерава
Блокада периферних главних живаца може резултирати примјеном веће количине локалног анестетика у високо васкуларизираном подручју, често у близини великих крвних жила, гдје постоји повећан ризик од интраваскуларне ињекције и / или брзе системске апсорпције, што може довести до високих концентрација у плазми.
Преосетљивост
Треба размотрити могућност унакрсне преосетљивости са другим локалним анестетицима амидног типа.
Хиповолемија
Пацијенти са хиповолемијом, из било ког узрока, могу бити изложени изненадној и тешкој хипотензији током епидуралне анестезије, без обзира на локални анестетик који се користи.
Пацијенти у лошим општим условима
Пацијентима у лошим општим условима, услед старости или других компромитујућих фактора, као што су делимична или потпуна блокада срчане проводљивости, узнапредовало обољење јетре или тешко оштећење бубрега, потребна је посебна пажња, али је регионална анестезија често индицирана код ових пацијената.
Пацијенти са оштећеном функцијом јетре и бубрега
Ропивакаин се метаболише у јетри и стога га треба користити опрезно код пацијената са тешким оштећењем јетре; поновљену примену дозе треба смањити због одложеног излучивања. Када се Наропин користи као појединачна доза или за краткотрајно лечење код пацијената са оштећеном бубрежном функцијом, обично није потребно прилагођавање дозе. Ацидоза и смањене концентрације протеина у плазми, често примећене код пацијената са хроничном бубрежном инсуфицијенцијом, може повећати ризик од системске токсичности.
Акутна порфирија
Раствор наропина за ињекције и инфузију је вероватно порфириноген и треба га прописати само пацијентима са акутном порфиријом када нема сигурнијих алтернатива. У случајевима угрожених пацијената морају се предузети одговарајуће мере предострожности, у складу са оним што је наведено у стандардним референтним текстовима и / или у консултацији са стручњацима за ову болест.
Хондролиза
Било је постмаркетиншких извештаја о хондролизи код пацијената који су примали континуирану постоперативну интраартикуларну инфузију локалних анестетика, укључујући ропивакаин. Већина пријављених случајева хондролизе укључивала је рамени зглоб. Континуирана интраартикуларна инфузија није одобрена индикација за Наропин.Континуирану интраартикуларну инфузију са Наропином треба избегавати јер ефикасност и безбедност нису утврђени.
Помоћне супстанце са познатим дејствима / ефектима
Лек садржи највише 3,7 мг натријума по мл, што треба узети у обзир код пацијената на дијети са контролисаном количином натријума.
Продужена администрација
Треба избегавати продужену примену ропивакаина код пацијената који се истовремено лече јаким инхибиторима ЦИП1А2, попут флувоксамина и еноксацина (видети одељак 4.5).
Педијатријска популација
Посебну пажњу треба посветити новорођенчадима због незрелости метаболичких путева. Велике варијације у концентрацији ропивакаина у плазми уочене у клиничким студијама спроведеним код новорођенчади указују на то да може постојати повећан ризик од системске токсичности у овој старосној групи, посебно током епидурална инфузија се наставља.
Препоручене дозе код новорођенчади засноване су на ограниченим клиничким подацима.
Када се у овој групи пацијената користи ропивакаин, потребно је редовно праћење системске токсичности (нпр. Знаци токсичности централног нервног система, ЕКГ, СпО2) и локалне неуротоксичности (нпр. Дуготрајни опоравак). Након спорог излучивања производа код новорођенчади, контролу треба наставити и након завршетка инфузије.
- Безбедност и ефикасност ропивакаина 7,5 мг / мл и 10 мг / мл код деце до 12 година укључујући и до сада нису утврђене.
- Сигурност и ефикасност ропивакаина 2 мг / мл за блокаду хируршког поља нису утврђене за децу млађу од 12 година.
- Безбедност и ефикасност ропивакаина 2 мг / мл за блокаду периферних нерва нису утврђене за одојчад млађу од 1 године.
04.5 Интеракције са другим лековима и други облици интеракција -
Наропин треба опрезно користити код пацијената који се лече другим локалним анестетицима или супстанцама које су структурно повезане са локалним анестетицима амидног типа, на пример одређеним антиаритмицима, као што су лидокаин и мексилетин, јер су системски токсични ефекти адитивни.
Истовремена употреба Наропина са општим анестетицима или опијатима може довести до реципрочног повећања одговарајућих (нежељених) ефеката.
Нису спроведена посебна испитивања интеракција са ропивакаином и антиаритмичким лековима класе ИИИ (нпр. Амиодароном), али се у овим случајевима препоручује опрез (видети такође одељак 4.4).
Цитохром П450 (ЦИП) 1А2 учествује у стварању главног метаболита ропивакаина, 3-хидрокси ропивакаина. Ин виво, клиренс ропивакаина у плазми се смањује до 77% током истовремене примене са флувоксамином, селективним и снажним инхибитором ЦИП1А2. Сходно томе, јаки инхибитори ЦИП1А2, попут флувоксамина и еноксацина, могу ступити у интеракцију са Наропином када се дају истовремено са његовом продуженом применом. Треба избегавати продужену примену ропивакаина код пацијената који се истовремено лече са снажним инхибиторима ЦИП1А2, видети такође одељак 4.4.
Ин виво, клиренс ропивакаина у плазми се смањује за 15% током истовремене примене са кетоконазолом, селективним и снажним инхибитором ЦИП3А4. Међутим, чини се да инхибиција овог изоензима нема клиничку важност.
Ин витро ропивакаин је компетитивни инхибитор ЦИП2Д6, али изгледа да не инхибира овај изоензим у клиничким концентрацијама у плазми.
04.6 Трудноћа и дојење -
Трудноћа
Осим за епидуралну примену у акушерству, нема довољно података о употреби ропивакаина код трудница.Експерименталне студије на животињама не указују на директне или индиректне штетне ефекте на трудноћу, ембрионални / фетални развој, пород или постнатални развој (видети одељак 5.3).
Време храњења
Нема података о излучивању ропивакаина у мајчино млеко.
04.7 Утицај на способност управљања возилима и рада на машинама -
Нема доступних података о овоме. У односу на дозу, локални анестетици могу имати мањи утицај на менталне функције и координацију, чак и у одсуству очигледне токсичности за централни нервни систем, и могу привремено негативно утицати на кретање и будност.
04.8 Нежељени ефекти -
Генерал
Профил нежељених реакција Наропина сличан је профилу других дуготрајних локалних анестетика амидног типа. Нежељене реакције на лек морају се разликовати од физиолошких ефеката након блокаде нерва, као што су смањење крвног притиска и брадикардија. Током спиналне / епидуралне блокаде.
Табела 4. Табела нежељених реакција
Учесталости коришћене у табели у одељку 4.8 су: врло честе (≥1 / 10), честе (≥1 / 100,
до) Хипотензија је ређа код деце (> 1/100).
б) Повраћање је чешће код деце (> 1/10).
* ови симптоми се обично јављају након случајне интраваскуларне примене, предозирања или се брзо апсорбују, видети одељак 4.9.
Нежељене реакције на лекове повезане са класом
Неуролошке компликације
Без обзира на локални анестетик који се користи, неуропатије и промене кичмене мождине (нпр. Синдром предње спиналне артерије, арахноидитис, синдром цауда екуина) повезане су са регионалном анестезијом, што у ретким случајевима може изазвати трајне последице.
Тотални кичмени блок
Потпуна спинална блокада може настати ако се епидурална доза случајно унесе интратекално.
Акутна системска токсичност
Системске токсичне реакције првенствено укључују централни нервни систем (ЦНС) и кардиоваскуларни систем (ЦВС). Ове реакције су узроковане "високом концентрацијом локалног анестетика у крви која може бити изазвана" случајном интраваскуларном ињекцијом, предозирањем или изузетно брзом апсорпцијом из високо васкуларизованог подручја, видети одељак 4.4. амидног типа, док су срчане реакције више зависне од лека, како у квантитативном тако и у квалитативном смислу.
Токсичност централног нервног система
Токсичност централног нервног система јавља се постепено са симптомима и знацима све веће тежине. У почетку се примећују симптоми као што су: поремећаји вида или слуха, периорална хипоестезија, вртоглавица, ментална конфузија, веллицхио и парестезија. Најозбиљнији ефекти су дизартрија, укоченост мишића и грч мишића и могу претходити настанку генерализованих конвулзија. Ове симптоме не треба мешати са неуротичним понашањем. Може доћи до несвести и напада (велики мал) који могу трајати од неколико секунди до неколико минута Током напада услед повећане активности мишића и сметњи при дисању, хипоксија и хиперкапнија се могу брзо развити. У тешким случајевима може доћи и до апнеје. Респираторна и метаболичка ацидоза повећава и продужава токсичне ефекте локалних анестетика.
Враћање пацијента у почетна клиничка стања резултат је прерасподеле локалних анестетика у централном нервном систему и накнадног метаболизма и излучивања. Опоравак може бити брз ако се не приме велике количине лека.
Токсичност за кардиоваскуларни систем
Кардиоваскуларна токсичност указује на озбиљнију ситуацију. Као резултат великих системских концентрација локалних анестетика, може доћи до хипотензије, брадикардије, аритмије, па чак и срчаног застоја. Код добровољаца, интравенозна инфузија ропивакаина изазвала је смањење проводљивости и контрактилности.
Кардиоваскуларним токсичним ефектима генерално претходе знаци токсичности централног нервног система, осим ако је пацијент примио општу анестезију или није био под јаким седативима са бензодиазепинима или барбитуратима.
Код деце, ране знакове токсичности локалне анестезије може бити тешко открити јер можда неће моћи да се изразе вербално. Видети одељак 4.4.
Педијатријска популација
Претпоставља се да су учесталост, врста и тежина нежељених реакција код деце исте као и код одраслих са изузетком хипотензије која се ређе јавља код деце (1 од 10).
Код деце, ране знакове токсичности локалне анестезије може бити тешко открити јер можда неће моћи да је изразе вербално (видети такође одељак 4.4).
Лечење акутне системске токсичности
Погледајте одељак 4.9.
Пријављивање сумње на нежељене реакције
Извештавање о сумњи на нежељене реакције које се јаве након добијања дозволе за лек важно је јер омогућава континуирано праћење односа користи и ризика лека. Од здравствених радника се тражи да пријаве све сумње на нежељене реакције путем националног система за пријављивање. "Адреса ввв. агензиафармацо.гов.ит/ит/респонсабили.
04.9 Предозирање -
Симптоми
Случајна интраваскуларна ињекција локалних анестетика може изазвати тренутне системске токсичне ефекте (у року од неколико секунди до минута). У случајевима предозирања највећа концентрација у плазми можда неће бити достигнута између првог и другог сата, у зависности од места убризгавања, па се знакови токсичности могу одложити (видети одељак 4.8).
Лечење
Давање локалних анестетика треба одмах прекинути ако се појаве симптоми акутне системске токсичности и симптоме ЦНС -а (грчеви и депресија ЦНС -а) треба брзо лечити одговарајућом подршком за дисајне путеве / респираторне органе и давањем антиконвулзивних лекова.
Ако дође до застоја циркулације, треба одмах извршити кардиопулмоналну реанимацију. Од виталног је значаја осигурати оптималну оксигенацију, подржати вентилацију и циркулацију и лијечити ацидозу.
У случају кардиоваскуларне депресије (хипотензија, брадикардија) треба размотрити одговарајуће лечење интравенозним течностима, вазоконстрикторима и или инотропним лековима. Деци треба дати дозу одговарајућу узрасту и тежини.
У случају срчаног застоја, можда ће бити потребна продужена реанимација како би се повећале шансе за успех.
05.0 ФАРМАКОЛОШКА СВОЈСТВА -
05.1 "Фармакодинамичка својства -
Фармакотерапијска група: локални анестетици, скроб.
АТЦ ознака: Н01Б Б09.
Ропивакаин је дуготрајни локални анестетик амидног типа са анестетичким и аналгетским дејством.На високим дозама Наропин производи хируршку анестезију, док мање дозе изазивају сензорни блок са ограниченим и непрогресивним моторичким блоком.
Механизам деловања може се приписати реверзибилном смањењу пропустљивости мембране нервних влакана за натријумове јоне. Резултат је смањење стопе деполаризације и повећање прага ексцитабилности који се претвара у блокирање нервних импулса на локалном нивоу.
Најкарактеристичније својство ропивакаина је његово дуго трајање деловања. Почетак активности и трајање ефикасности локалне анестезије зависе од места примене и дозе и на њих не утиче присуство вазоконстриктора (нпр. Адреналин (епинефрин)) . За детаље у вези са започињањем активности и трајањем акције, погледајте Табелу 1 из "Дозирања и начина примене".
Код здравих добровољаца, ропивакаин примењен као интравенска инфузија добро се подносио у малим дозама. При високим дозама (максимално толерисана доза) јавили су се очекивани симптоми централног нервног система. Клиничке студије са овим леком указују на добру границу толеранције када се адекватно користе у препорученим дозама.
05.2 "Фармакокинетичка својства -
Ропивакаин има хирални центар и доступан је као чиста леворука енантиомерна форма. Веома је растворљив у мастима. Сви његови метаболити имају локални анестетички ефекат, али знатно мање потенције и краћег су трајања од ропивакаина.
Концентрација ропивакаина у плазми зависи од дозе, начина примене и васкуларности места убризгавања.
Ропивакаин прати линеарну кинетику, а Цмак је пропорционална дози.
Ропивакаин код одраслих показује потпуну и двофазну апсорпцију из епидуралног простора, са полуживотом две фазе реда од 14 минута, односно 4 сата. Спора апсорпција је ограничавајући фактор у елиминацији ропивакаина; ово објашњава зашто је привидни полувреме елиминације након епидуралне примене дуже од оног након интравенозне примене.
Ропивакаин испољава двофазну апсорпцију из каудалног епидуралног простора чак и код деце.
Ропивакаин показује просечан укупни плазма клиренс реда 440 мл / минуту, бубрежни клиренс 1 мл / минуту, волумен дистрибуције у равнотежном стању 47 литара и терминални полуживот од 1,8 сати након ив примене. Ропивакаин има средњи степен екстракције јетре од 0,4 и углавном је везан за а1-кисели гликопротеин у плазми, са невезаном фракцијом од приближно 6%.
Током континуиране и интеркаленичне епидуралне инфузије, детектовано је повећање укупне концентрације у плазми што се може повезати са постоперативним повећањем а1-киселог гликопротеина. Промене у концентрацији невезане, фармаколошки активне фракције биле су мање од промена у плазми концентрација.укупно.
Будући да ропивакаин има средњи до низак омјер екстракције јетре, његова стопа елиминације овиси о концентрацији невезане плазме.
У клиничким студијама спроведеним код деце и одраслих, примећено је постоперативно повећање ААГ које је довело до смањења невезане фракције, услед повећаног везивања за протеине што је довело до смањења укупног клиренса и повећања укупне концентрације у плазми.
Невезани клиренс ропивакаина остаје непромењен, што показују стабилне концентрације забележене током постоперативне инфузије.
Концентрација невезане плазме је у корелацији са токсичношћу и системским фармакодинамичким ефектима.
Ропивакаин брзо прелази плаценту и лако се постиже равнотежа између везане и слободне фракције Степен везивања протеина у плазми у фетуса је мањи од оног код мајке, што доводи до ниже укупне концентрације у плазми у фетуса него у мајке.
Ропивакаин се опсежно метаболише углавном ароматичном хидроксилацијом. Након интравенозне примене, 86% дозе се елиминише урином, а од тога се само 1% односи на непромењени лек. Главни метаболит је 3 -хидрокси -ропивакаин који се приближно 37% излучује урином, углавном као коњугат. Уринарно излучивање 4-хидрокси-ропивакаина, Н-деалкилованог метаболита (ППКС) и 4-хидрокси-деалкилованог износи 1-3%. Коњугирани и некоњугирани 3-хидрокси-ропивакаин показује одредљиве концентрације само у плазми.
Метаболичка слика је била слична код деце старије од 1 године.
Оштећена бубрежна функција има мали или никакав утицај на фармакокинетику ропивакаина. Бубрежни клиренс ППКС значајно је повезан са клиренсом креатинина. Недостатак корелације између укупне изложености, изражене као АУЦ, са клиренсом креатинина указује на то да укупни клиренс ППКС укључује и бубрежну елиминацију поред излучивања путем бубрега. Због смањене токсичности ППКС за централни нервни систем у поређењу са ропивакаином, клиничке последице се сматрају занемарљивим у краткотрајном лечењу. Пацијенти са крајњим стадијумом бубрежне болести на дијализи нису проучавани.
Нема доказа о ин виво рацемизацији ропивакаина.
Педијатрија
Фармакокинетика ропивакаина окарактерисана је анализом фармакокинетичких података популације која се састоји од 192 деце у доби од 0 до 12 година.
Клиренс невезане фракције ропивакаина, метаболита ППКС и запремина дистрибуције невезаног ропивакаина су функција телесне тежине и старости, све док функција јетре не достигне зрелост, након тога су првенствено функција потпуног функционалног клиренса невезане фракције ропивакаина изгледа да је потпуна до треће године живота, метаболита ППКС до једне године и запремине дистрибуције невезаног ропивакаина до две године живота.
Волумен дистрибуције невезаног метаболита ППКС зависи искључиво од телесне тежине. Пошто ППКС има дужи полуживот и мањи клиренс, може се акумулирати током епидуралне инфузије.
Клиренс невезаног ропивакаина (Цлу), старији од 6 месеци, достигао је вредности унутар опсега одраслих. Укупне вредности клиренса ропивакаина (ЦЛ), приказане у Табели 5, нису на које утичу „пост оперативно повећање ААГ.
Табела 5 Процена фармакокинетичких параметара изведених из анализе педијатријске популације
на средњу телесну тежину према старосној групи -ВХО база података.
б уклањање невезаног ропивакаина
ц запремина дистрибуције невезаног ропивакаина
д укупни клиренс ропивакаина
и терминални полуживот ропивакаина
ф терминални полуживот ППКС
Просечна симулирана максимална концентрација невезане плазме (Цумак) након једног каудалног блока има тенденцију да буде већа код новорођенчади, а време до максималне концентрације невезане плазме (тмак) опада са повећањем старости (Табела 6). Просечне симулиране концентрације невезане плазме на крају 72 сата континуиране епидуралне инфузије у препорученој дози показале су веће нивое код новорођенчади него код одојчади и деце. Видети одељак 4.4.
Таблица 6 Симулирана средња вриједност и распон невезане кумак након једног каудалног блока
а Максимална концентрација невезане плазме
б Време до максималне концентрације невезане плазме
ц Максимална уочена концентрација невезане плазме и нормализована доза
Са 6 месеци живота, тачка прекида за промену препоручене дозе за континуирану епидуралну инфузију, клиренс невезаног ропивакаина и невезаног метаболита ППКС достиже 34% односно 71% зрелих вредности. Системска изложеност је већа код одојчади, па чак и више код одојчади од 1 до 6 месеци него код старије деце, то је повезано са незрелошћу функција јетре. Међутим, то је делимично компензовано смањењем препоручене дозе за инфузију за 50% код деце млађе од 6 месеци .
Симулације зброја концентрација невезаног ропивакаина у плазми, и метаболита ППКС, засноване на фармакокинетичким параметрима и њиховој варијабилности у популационој анализи, указују на то да се за један каудални блок препоручена доза треба повећати за 2,7 пута. млађа група и фактор 7,4 у групи од 1 до 10 година, тако да предвиђање горње границе интервала поузданости од 90% достиже праг системске токсичности.
Одговарајући фактори за континуирану епидуралну инфузију су 1,8 односно 3,8.
Симулације збира концентрације невезаног ропивакаина и метаболита ППКС у плазми, засноване на фармакокинетичким параметрима и њиховој варијабилности у популацијским анализама, указују на то да за децу од 1 године до 12 година са појединачним периферним нервним блоком (илиоингуиналним) са дозом од 3 мг / кг, средња максимална концентрација у слободној плазми, достигнута након 0,8 сати, је 0,0347 мг / Л, једна десетина прага токсичности (0,34 мг / Л). Интервал поверења већи од 90% за максималну слободну концентрацију у плазми је 0,074 мг / Л, што је једна петина прага токсичности. Слично за континуирани блок периферних нерва (0,6 мг ропивакаина / кг током 72 сата), коме претходи једнократна доза од 3 мг / кг периферног нервног блока, средња максимална концентрација у слободној плазми је 0,053 мг / Л. Интервал поверења већи од 90% за максималну концентрацију слободне плазме је 0,088 мг / Л, четвртина прага токсичности.
05.3 Предклинички подаци о безбедности -
На основу конвенционалних фармаколошких студија толеранције, токсичности појединачне и поновљене дозе, репродуктивне токсичности, мутагеног потенцијала и локалне токсичности, нису истакнути никакви ризици за људе, осим оних који се очекују на основу фармакодинамичког дејства високих доза ропивакаина (као што је ЦНС знаци, укључујући грчеве и кардиотоксичност).
06.0 ФАРМАЦЕУТСКЕ ИНФОРМАЦИЈЕ -
06.1 Помоћне супстанце -
Натријум хлорид
Хлороводонична киселина
Натријум хидроксид
Вода за ињекције.
06.2 Некомпатибилност "-
Компатибилност са другим растворима осим оних наведених у одељку 6.6 није проучавана.
У алкалним растворима може доћи до таложења јер је ропивакаин слабо растворљив при пХ изнад 6,0.
06.3 Период важења "-
Бочице (Полиамп):
3 године.
Инфузионе кесе (Полибаг):
2 године.
Важење након првог отварања:
са микробиолошке тачке гледишта, производ се мора одмах употребити.
Ако то није случај, за услове складиштења и време пре употребе одговорност је корисник, а они у сваком случају не би требало да прелазе 24 сата на температури између 2 - 8 ° Ц.
За смеше видети одељак 6.6.
06.4 Посебне мере предострожности за складиштење -
Чувати на температури до 30 ° Ц. Не замрзавати.
За складиштење након отварања видети одељак 6.3.
06.5 Природа непосредног паковања и садржај паковања -
Наропин 2 мг / мл
Бочице од 10 мл полипропилена (Полиамп) у паковањима од 5 и 10
стерилне полипропиленске бочице (Полиамп) од 10 мл у стерилним блистер паковањима од 5 и 10
Бочице од 20 мл полипропилена (Полиамп) у паковањима од 5 и 10
стерилне полипропиленске бочице од 20 мл (Полиамп) у стерилним блистер паковањима од 5 и 10
100 мл стерилне полипропиленске кесе (Полибаг) у стерилним блистер паковањима од 5 комада
Наропин 7,5 мг / мл
Бочице од 10 мл полипропилена (Полиамп) у паковањима од 5 и 10
стерилне полипропиленске бочице (Полиамп) од 10 мл у стерилним блистер паковањима од 5 и 10
Бочице од 20 мл полипропилена (Полиамп) у паковањима од 5 и 10
стерилне полипропиленске бочице од 20 мл (Полиамп) у стерилним блистер паковањима од 5 и 10.
Наропин 10 мг / мл
Бочице од 10 мл полипропилена (Полиамп) у паковањима од 5 и 10
стерилне полипропиленске бочице (Полиамп) од 10 мл у стерилним блистер паковањима од 5 и 10
Бочице од 20 мл полипропилена (Полиамп) у паковањима од 5 и 10
стерилне полипропиленске бочице од 20 мл (Полиамп) у стерилним блистер паковањима од 5 и 10.
Не могу се на тржиште ставити све величине паковања.
Бочице од полипропилена (Полиамп) посебно су дизајниране да одговарају штрцаљкама Луер Лоцк и Луер фит.
06.6 Упутства за употребу и руковање -
Наропин не садржи конзервансе и само је за једнократну употребу. Заостали раствор се мора уклонити.
Неотворени примарни контејнер не сме се поново стерилизовати. Стерилно блистер паковање треба изабрати у случајевима када је потребна и стерилност спољне површине бочице.
Раствор за инфузију Наропина који се налази у полипропиленским кесама (Полибаг) је хемијски и физички компатибилан са следећим лековима:
* Распон вредности концентрација приказаних у табели шири је од оног који се користи у клиничкој пракси Епидуралне инфузије Наропин / суфентанил цитрата, Наропин / морфин сулфата и Наропин / клонидин хидрохлорида нису вредноване у клиничким студијама.
Лек треба визуелно прегледати пре употребе. Раствор треба користити само ако је бистар, у основи без честица и ако је посуда нетакнута.
Смеше су хемијски и физички стабилне 30 дана када се чувају на температури од 20 до 30 ° Ц, али са микробиолошког становишта смеше треба одмах употребити. Ако то није случај, за услове складиштења и време пре употребе одговорност је корисник, а они у сваком случају не би требало да прелазе 24 сата на температури између 2 - 8 ° Ц.
07.0 НОСИЛАЦ „Овлашћења за промет“ -
АстраЗенеца С.п.А. - Палаззо Феррарис - Виа Лудовицо ил Моро 6 / Ц - Басиглио (МИ) 20080
08.0 БРОЈ ОВЛАШЋЕЊА ЗА ПРОМЕТ -
АИЦ н. 032248015 "2 мг / мл раствор за ињекцију / инфузију" 5 полипропиленских ампула (Полиамп) од 10 мл
АИЦ н. 032248027 "2 мг / мл раствор за ињекцију / инфузију" 5 стерилних полипропиленских бочица (Полиамп) од 10 мл у стерилном блистеру
АИЦ н. 032248041 "2 мг / мл раствор за ињекцију / инфузију" 5 полипропиленских ампула (Полиамп) од 20 мл
АИЦ н. 032248054 "2 мг / мл раствор за ињекцију / инфузију" 5 стерилних полипропиленских бочица (Полиамп) од 20 мл у стерилном блистеру
АИЦ н.032248078 "2 мг / мл раствор за ињекцију / инфузију" 5 стерилних полипропиленских кеса (Полибаг) од 100 мл у стерилном блистеру
АИЦ н. 032248092 "7.5 мг / мл раствор за ињекције" 5 полипропиленских ампула (Полиамп) од 10 мл
АИЦ н. 032248104 "раствор за ињекције од 7,5 мг / мл" 5 стерилних полипропиленских бочица (Полиамп) од 10 мл у стерилном блистеру
АИЦ н. 032248128 "7.5 мг / мл раствор за ињекције" 5 полипропиленских ампула (Полиамп) од 20 мл
АИЦ н. 032248130 "раствор за ињекције од 7,5 мг / мл" 5 стерилних полипропиленских бочица (Полиамп) од 20 мл у стерилном блистеру
АИЦ н. 032248155 "10 мг / мл раствор за ињекције" 5 полипропиленских ампула (Полиамп) од 10 мл
АИЦ н. 032248167 "10 мг / мл раствор за ињекције" 5 стерилних полипропиленских бочица (Полиамп) од 10 мл у стерилном блистеру
АИЦ н. 032248181 "10 мг / мл раствор за ињекције" 5 полипропиленских ампула (Полиамп) од 20 мл
АИЦ н. 032248193 "10 мг / мл раствор за ињекције" 5 стерилних полипропиленских бочица (Полиамп) од 20 мл у стерилном блистеру
09.0 ДАТУМ ПРВОГ ОДОБРЕЊА ИЛИ ОБНОВЕ ОВЛАШТЕЊА -
Датум прве ауторизације: 30.10.1996
Датум последње обнове: 13.11.2009
10.0 ДАТУМ РЕВИЗИЈЕ ТЕКСТА -
08 септембар 2016