Често као последица одређених врста лекова, Стевенс-Јохнсонов синдром понекад може бити узрокован инфекцијама или другим факторима.
Пилинг коже један је од карактеристичних симптома дотичног синдрома; Пацијенти који се подвргну његовом развоју обично су хоспитализовани и подвргнути су неопходној супортивној нези и лечењу. Ако су синдром узроковани лековима, њихов пријем треба одмах прекинути.
Ако се дијагностикује одмах, прогноза је генерално добра.
и слузнице (некролиза) чије последице могу бити изузетно озбиљне.
Годишња учесталост Стевенс-Јохнсоновог синдрома је приближно 1-5 / 1.000.000, па је на срећу ово врло ретка реакција.
Неколико извора сматра Стевенс-Јохнсонов синдром ограниченом варијантом токсичне епидермалне некролизе (или Лиелл-овог синдрома, одређене врсте полиморфног еритема), коју карактерише слична, али опсежнија и тежа симптоматологија од Стевенс-Јохнсоновог синдрома.
Стевенс-Јохнсонов синдром и токсична епидермална некролиза: које су разлике?
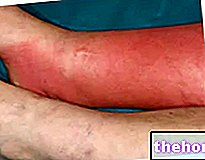
Слике симптома Стевенс-Јохнсоновог синдрома и токсичне епидермалне некролизе врло су сличне. Обоје карактерише уништавање и накнадна десквамација коже која, међутим, у предмету синдрома захвата ограничене површине тела (мање од 10% целе телесне површине); док код токсичне епидермалне некролизе захвата веће површине коже (преко 30% површине тела).
Укљученост 15% до 30% површине коже се, с друге стране, сматра преклапањем између Стевенс-Јохнсоновог синдрома и токсичне епидермалне некролизе.
(као што су, на пример, ко-тримоксазол и сулфасалазин);Други узроци
Други могући узроци који су одговорни за настанак Стевенс-Јохнсоновог синдрома су:
- Инфекције вирусне или бактеријске природе (нарочито оне које преносе Микоплазма пнеумониае);
- Примена неких врста вакцина;
- Болест графт-версус-хост (или ГВХД).
Који су људи у опасности за развој Стевенс-Јохнсоновог синдрома?
Ризик од развоја Стевенс-Јохнсоновог синдрома је већи:
- Код ХИВ позитивних и пацијената са АИДС -ом;
- Код пацијената са ослабљеним имунолошким системом (на пример, због лекова);
- Код пацијената са инфекцијама изазваним Пнеумоцистис јировеции;
- Код пацијената са системским еритематозним лупусом;
- Код пацијената који болују од хроничних реуматских болести;
- Код пацијената са претходном историјом Стевенс-Јохнсоновог синдрома.
Коначно, напредна је и хипотеза о постојању одређене генетске предиспозиције за развој Стевенс-Јохнсоновог синдрома.
;
У овој фази многи пацијенти могу такође доживети необјашњив осећај печења и / или бол у кожи.
У случају да је Стевенс-Јохнсонов синдром узрокован узимањем лијекова, горе наведени продромални симптоми појављују се унутар 1-3 седмице након почетка терапије, али симптоми испод коже и слузнице који су доље описани појављују се након 4-6 седмица од почетка истих.
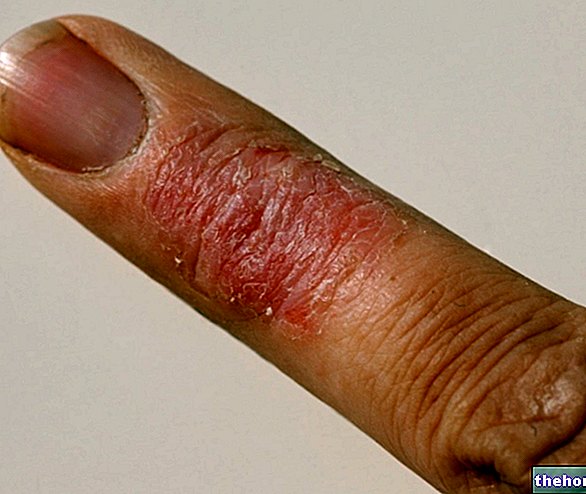
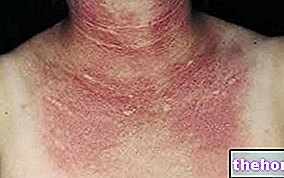
Симптоми који утичу на кожу и слузокожу
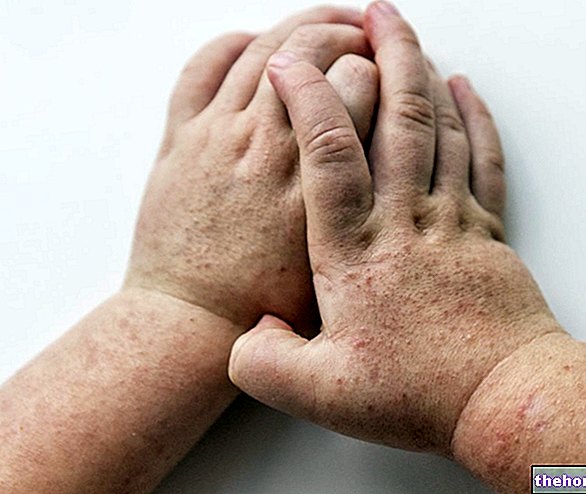
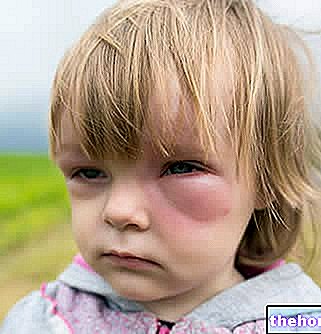
Након појаве горе наведених продромалних симптома, јављају се симптоми који утичу на кожу и слузницу. Почињу са "равним и црвеним осипом који обично почиње на лицу, врату и трупу, а затим се шири на остатак тела. У специфичном случају Стевенс-Јохнсоновог синдрома, овај осип захвата мање од 10% површине. телесне.
Појава осипа праћена је стварањем пликова који имају тенденцију да се исцепе у року од 1-3 дана. Пликови се могу појавити и на гениталијама, шакама, стопалима; јављају се на слузницама (на пример, у устима, грлу, итд.), а могу чак захватити и унутрашње епителе, попут дисајних путева, уринарног тракта итд. Очи су такође генерално погођене стварањем жуљева и кора: отечене су, црвене и болне.
Осим изразитог љуштења коже, може доћи и до опадања ноктију и косе.
Јасно је да у таквом стању пацијент осећа значајан бол који је повезан са "подједнако приметним отоком. Штавише, у зависности од подручја на којима се стварају жуљеви и где долази до десквамације, пацијент може развити потешкоће са дисањем, отежано мокрење, отежано држање отворене очи, тешкоће при гутању, говору, једењу, па чак и пићу.
Компликације Стевенс-Јохнсоновог синдрома
Компликације Стевенс-Јохнсоновог синдрома јављају се углавном услед некрозе и накнадног љуштења коже и слузокоже. Недостатак баријерне функције коју обично обавља кожа, заправо се може срести:
- Огроман губитак електролита и течности;
- Контракције различитих врста инфекција (бактеријске, вирусне, гљивичне итд.) Које такође могу довести до сепсе.
Још једна озбиљна компликација састоји се у „настанку“ инсуфицијенције која утиче на различите органе (мултирганска инсуфицијенција).
кожа која резултира хистолошким прегледом, иако ово није честа процедура.
Нажалост, рана дијагноза, када је синдром још у повојима и манифестује се продромалним симптомима, није увек могућа.У ствари, будући да су ови симптоми прилично неспецифични, могло би се доћи до "погрешне процене", са последичним одлагањем у идентификацији правог узрока болесникове слабости.
Са којим болестима не треба мешати Стевенс-Јохнсонов синдром?
Манифестације и симптоми изазвани Стевенс-Јохнсоновим синдромом могу бити слични онима изазваним другим болестима које укључују кожу и слузокожу, с којима се, међутим, не треба мијешати. Детаљније, диференцијалну дијагнозу треба поставити у односу на:
- Делл "полиморфни еритем мали и велики;
- Токсичне епидермалне некролизе или Лиелл -овог синдрома, ако желите;
- Синдром токсичног шока;
- Од ексфолијативног дерматитиса;
- Пемпхигус.
Ако је синдром узрокован узимањем лекова, лечење лековима треба одмах прекинути.
Нажалост, иако постоје неки лекови који се могу применити како би се покушало зауставити прогресију синдрома, не постоји прави лек за Стевенс-Јохнсонов синдром. У сваком случају, пацијенти хоспитализовани због дотичног синдрома морају добити одговарајуће потпорне третмане.
Супортивна терапија
Подршка је неопходна како би се осигурало преживљавање пацијената. Може се разликовати у складу са последњим условима.
- Изгубљене течности и електролити мораће се примењивати парентерално. Исто важи и за исхрану ако пацијент не може самостално да је обезбеди због лезија пријављених на кожи и слузници уста, грла итд.
- Пацијенти са захваћеним очима морају да се подвргну специјалистичким посетама и да се подвргну циљаном третману како би спречили или бар ограничили оштећења изазвана синдромом.
- Кожне лезије типичне за Стевенс-Јохнсонов синдром потребно је свакодневно третирати и третирати на исти начин као и опекотине.
- У присуству секундарних инфекција, потребно је наставити са лечењем ових последњих, успостављањем одговарајућих терапија против изазивача патогена (коришћењем, на пример, антибиотских лекова - под условом да није познато да изазивају дотични синдром - антифунгалне лекове, итд.).
Лекови за скраћивање трајања Стевенс-Јохнсоновог синдрома
У покушају да се заустави Стевенс-Јохнсонов синдром или у сваком случају смањи његово трајање, могуће је прибећи употреби лекова, као што су:
- Циклоспорин, који се даје да инхибира деловање Т ћелија.
- Кортикостероиди за системску примену, како би се умањило деловање имунолошког система, али истовремено корисни за сузбијање бола.
- ИВ имуноглобулини (ИгЕВ) у високим дозама; рано примењено. Требало би да зауставе активност антитела и блокирају деловање лиганда рецептора ФАС.
Међутим, употреба ових лекова предмет је различитих мишљења међу лекарима.
Употреба кортикостероида је, у ствари, повезана са повећањем морталитета и може погодовати настанку инфекција или прикрити могућу сепсу; иако су такви лекови показали одређену ефикасност у побољшању очних лезија.
Слично, иако примена ИгЕВ омогућава добијање добрих почетних резултата, према клиничким испитивањима и ретроспективним анализама, добијени коначни резултати су контрадикторни. Заправо, из ових експеримената и анализа показало се да ИгЕВ може бити не само неефикасан, већ и потенцијално повезан са повећањем морталитета.
Други третмани
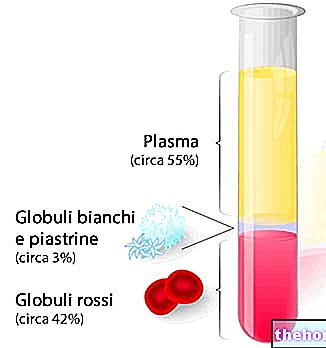
У неким случајевима може се извршити и плазмафереза, како би се уклонили остаци реактивних метаболита лекова и антитела који би могли бити покретач Стевенс-Јохнсоновог синдрома.
У сваком случају, најприкладнији третман за сваког пацијента утврдиће лекар на основу истог стања и на основу стадијума у којем се Стевенс-Јохнсонов синдром налази када се дијагностикује.





-cloruro.jpg)